Câncer pancreático : sintomas, testes, cura e tratamento - supersaúde
O pâncreas é uma glândula pequena, esponja, em forma de pau de hóquei localizada entre o estômago e a coluna vertebral, profundamente dentro do abdômen. A principal função do pâncreas é l
clube da longevidade
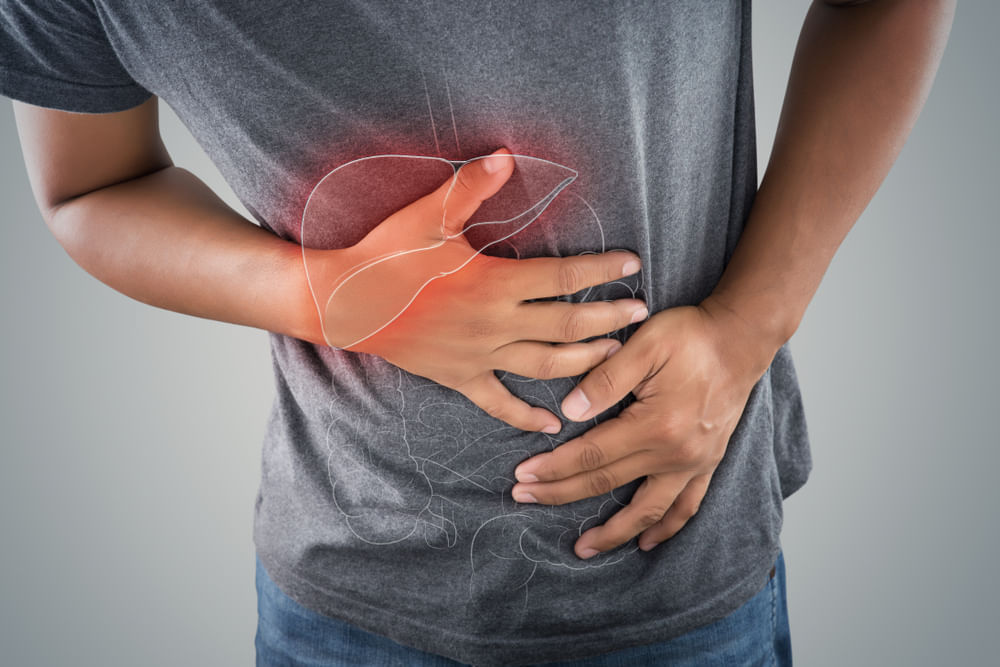
O pâncreas é uma glândula pequena, esponja, em forma de pau de hóquei localizada entre o estômago e a coluna vertebral, profundamente dentro do abdômen. A principal função do pâncreas é liberar enzimas que ajudam na digestão e produzir hormônios, insulina e glucagon, que ajudam a controlar os níveis de açúcar no sangue.
O câncer pancreático ocorre quando o processo normal do corpo de remover células antigas e formar novas células, quebra. As células pancreáticas continuam a crescer fora do controle e formam tumores. As células cancerosas também podem se espalhar para outras partes do corpo. O tipo mais comum de câncer que se forma no pâncreas começa nas células que alinham os ductos que carregam enzimas digestivas fora do pâncreas, chamado adenocarcinoma ductal pancreático.
O câncer pancreático é tipicamente uma doença dos idosos. 90% dos pacientes recentemente diagnosticados têm mais de 55 anos. É mais comum em homens do que em mulheres. Vários fatores de risco associados à doença são tabagismo, obesidade, consumo excessivo de álcool, diabetes e fatores hereditários entre outros.
Geralmente não é detectado em uma fase inicial, quando é curável, porque muitas vezes não mostra nenhum sintoma até que se espalhou para outros órgãos. As opções de tratamento são baseadas na extensão do câncer e podem incluir cirurgia, quimioterapia, radioterapia ou uma combinação destes. No entanto, principalmente devido à detecção tardia, o prognóstico ou o resultado da doença é geralmente ruim.

- Adultos acima de 55 anos de idade

- Homens e mulheres, mas mais comuns nos homens

- Pancreas
- Nodes de Lymph
- Fígado
- Peritoneum

- No mundo todo: 458,918 novos casos (desde 2018)

- Pancreatite aguda
- Pancreatite crônica
- Cholangite
- Cholecystitis
- Cisto de Choledochal
- Doença da úlcera péptica
- Clângiocarcinoma
- Câncer gástrico

- Testes de imagem: TAC, Análise PET-CT, Ultra-some Ressonância magnética (RM)
- Testes de sangue: Bilirubin total
- Biopsia: Citologia de aspiração de agulha fina (FNAC), e biopsia da agulha do núcleo

- Gestão cirúrgica: Pancreatectomia, cirurgia laparoscópica e ressecção vascular.
- Quimioterapia adjuvante: Modificado Leucovorin, 5-Fluorouracil, Irinocan >Oxalipina.
- Radioterapia: Terapia de radiação de feixe externo e braquiterapia
- Terapia direcionada: O que fazer?

- Gastroenterologia
- Oncologista
Sintomas de câncer pancreático
A maioria das pessoas não experimenta sinais iniciais de câncer pancreático. O médico pode suspeitar de câncer pancreático se o paciente tiver desenvolvido recentemente diabetes ou pancreatite (uma condição dolorosa devido à inflamação do pâncreas). À medida que a doença progride, as pessoas podem notar sintomas como:
Dor no abdómen superior, irradiando para a parte de trás
Identificação (amarelo da pele e dos brancos dos olhos)
Pneus e fadiga
Perda de apetite
Fezes de cor clara
urina de cor escura
Perda de peso
Formação de coágulos sanguíneos no corpo
Pele seca e comichosa
Sentimento diabetes ou um novo diagnóstico
Alguns sintomas do câncer de neuroendócrino pancreático podem ser diferentes dos sintomas tradicionais do câncer de pâncreas porque alguns PNETs superproduzem hormônios. Estes sintomas incluem:
Síndrome de Zollinger-Ellison (em que o estômago faz muito ácido) causando úlceras do estômago
Irritações na língua e cantos da boca
Desnutrição
Falta de ar
Rashes ou bolhas na pele
sede excessiva
A sede excessiva pode ser alarmante. A sede frequente ou a sede excessiva pode ser um sintoma de uma grave condição de saúde. Leia sobre 5 causas comuns de sede excessiva ou polidipsia.
Tipos de Câncer Pancreático
Os tumores pancreáticos são tumores exocrinos ou neuroendócrinos (endocrinos) baseados no tipo de célula em que começam. Cada paciente de câncer pancreático é diferente e o tratamento é baseado no tipo. Tipos de câncer pancreático são:
Câncer pancreático exocrino
A maioria dos tumores pancreáticos são tumores exocrinos (cerca de 93 por cento). Eles começam nas células exocrinas (que produzem enzimas para digestão) do pâncreas e incluem:
Adenocarcinoma: O tipo mais comum de câncer pancreático é o adenocarcinoma (9 em 10 casos de câncer pancreático). É um tumor exocrino que começa nas células que revestem o ducto pancreático, que faz enzimas para a digestão.
Neoplasia cística mucinosa: Este é um adenocarcinoma invasivo e é um cisto cheio de fluido grosso. As neoplasias císticas mucinous podem ser não-cancerosas (benignas) se não forem invasivas.
Outros tumores exocrinos raros incluem:
Carcinoma de células escamosas: Isso é extremamente e forma nos ductos pancreáticos, e é feito puramente de células escamosas, que normalmente não são vistas no pâncreas.
Carcinoma adenosquoso: Este tipo mais raro de câncer pancreático (1-4 %). É um tumor mais agressivo com um prognóstico mais pobre.
Carcinoma de coloide: Estes tumores são muito raros e tendem a desenvolver-se a partir de um tipo de cisto benigno chamado neoplasia mucinosa intraductal (IPMN).
Câncer pancreático neuroendócrino
Os tumores neuroendócrinos (NETs pâncreas ou PNETs) são raros (cerca de 7 por cento). Muitas vezes crescem mais devagar do que tumores exocrinos. PNETs vêm do crescimento anormal de células endócrinas no pâncreas chamadas células de ilhota, responsáveis pelo controle dos níveis de açúcar no sangue (por isso também são chamados de tumores de células de ilhota).
PNETs são classificados pelos hormônios que fazem e tipos comuns incluem:
Gastrinoma: Um tumor de produção de gás geralmente localizado no pâncreas ou na parede duodenal. A gastrina é uma hormona peptídica que estimula a secreção do ácido gástrico.
Glucagonoma: Glucagonoma é um tumor muito raro das células de ilhota do pâncreas, o que leva a um excesso do glucagono hormonal no sangue.
Insulinoma: tumor pancreático que leva à produção de insulina extra causando hipoglicemia (baixo açúcar no sangue).
Somatostatinoma: Eles começam em células neuroendócrinas que fazem a hormona somatostatina.
VIPoma: Um tumor não-beta pancreático de células de ilhota segregando peptídeo intestinal vasoativo (VIP), resultando em uma síndrome de diarreia aquosa, hipocalemia e acloridria (absência de ácido clorídrico em secreções gástricas).
Tumor não funcional da célula da isleta: Tumor decorrente da célula da isleta pancreática que é rara e nenhum hormônio está envolvido.
Nota: As lesões pré-cancerosas benignas são cistos e outros tumores benignos no pâncreas e podem ser precursores do câncer pancreático, incluindo neoplasias papilares-mucinos intraductais (IPMNs).
Causas de câncer pancreático
A causa exata do câncer pancreático é desconhecida.
O câncer pancreático ocorre quando as células anormais começam a crescer dentro do pâncreas. Estas células anormais desenvolvem-se por causa de mudanças (mutações) em seu DNA. Este ADN mutante dita as células a crescer incontrolavelmente e a continuar a viver depois que as células normais morrem. Essas massas de células podem formar um tumor. Quando deixadas não tratadas, estas células continuam a crescer fora do controle e metástases (pão a outras partes do corpo).
Qualquer um pode ter cancro pancreático. Embora nem sempre seja claro o que o causa, a pesquisa identificou alguns dos fatores de risco que podem levar a isso.
Fatores de Risco para o Câncer Pancreático
Apesar de outros tumores gastrointestinais, a evidência de fatores de risco para o desenvolvimento do câncer pancreático é pobre e pode ser classificada em fatores ambientais e fatores genéticos (10%).
Fatores ambientais
Estes podem ser classificados em fatores modificáveis e não-modifiáveis que aumentam o risco de um câncer pancreático em desenvolvimento individual. Eles incluem:
Fatores móveis
1. Fumar: É o principal fator de risco modificável para o desenvolvimento do câncer pancreático. Os hábitos de tabagismo são considerados responsáveis por 20-35% dos casos de câncer pancreático.
2. Consumo de álcool: O câncer pancreático está associado ao consumo pesado de álcool de > 30 gm por dia. Este risco é mais forte em bebedores masculinos pesados e bebedores pesados de espíritos. O consumo excessivo de álcool é também a principal causa da pancreatite crônica, que é um fator de risco conhecido para o câncer pancreático.
3. Pancreatite crônica: A pancreatite crônica é uma condição inflamatória progressiva do pâncreas levando à fibrose e à perda de células funcionais. Estudos investigando pancreatite crônica encontraram um risco significativamente 13 vezes maior de câncer pancreático.
4. Obesidade: Alguns estudos tinha demonstrado um aumento relativo de risco de 1.12 para cada aumento em 5 kg/m2 no IMC. A obesidade desde a infância tem um risco maior em relação ao desenvolvimento do câncer pancreático.
5. Dieta: Há evidências limitadas de que o consumo de carne vermelha e processada está associado ao desenvolvimento do câncer do pâncreas. Estes alimentos levam ao dano do DNA e à formação de cancerígenos como compostos N-nitroso. Outros itens dietéticos que podem aumentar o risco incluem alimentos e bebidas contendo frutose ou alimentos contendo ácidos graxos saturados.
6. Infecção: O aumento do risco foi observado em pacientes com infecções por Helicobacter pylori (H. pylori) ou hepatite C. Mais pesquisas são necessárias para fortalecer este relacionamento.
7. Exposição no local de trabalho: Trabalhar com certos produtos químicos, especialmente aqueles utilizados na metalurgia e nos pesticidas, foi reconhecido como um potencial fator de risco para o câncer pancreático.
Fatores não móveis
1. Idade: O câncer pancreático geralmente ocorre em pacientes com mais de 55 anos, principalmente entre 70-80 anos. É extremamente raro que os pacientes sejam diagnosticados antes dos 30 anos. A idade em que os picos de incidência também tende a variar de país para país. Por exemplo, na Índia, há um pico de incidência em pacientes em sua sexta década de vida, enquanto nos Estados Unidos esta é na sétima década de vida.
2. Sexo: A incidência é menor em mulheres do que em homens globalmente. Esta diferença é ainda mais evidente nas nações desenvolvidas.
3. Localização geográfica: As incidências do desenvolvimento do câncer pancreático variam em diferentes partes do mundo. A taxa de incidência na África é o menor, e casos mais elevados de desenvolvimento de câncer são vistos na China.
4. Grupo sanguíneo: O antígeno do grupo sanguíneo ABO está presente em toda a superfície das células vermelhas do sangue. Recente estudos mostraram que as pessoas com grupos sanguíneos tipo A, AB ou B têm maior risco de desenvolver câncer pancreático do que aqueles com tipo O.
5. Diabetes mellitus: A diabetes aumenta significativamente o risco de desenvolver câncer pancreático. No entanto, deve-se notar que, embora o diabetes seja um fator de risco, o câncer pancreático também pode apresentar-se como um novo início do diabetes. Isto levou ao interesse HbA1c como um potencial biomarcador de detecção precoce no câncer de pâncreas.
6. Gut microflora: Estudos também mostraram que os níveis mais baixos de Neisseria elongata e Streptococcus mitis, e níveis mais elevados de Porphyromonas gingivalis e Granulicatella adiacens estão associados a um risco aumentado de câncer pancreático. No entanto, mais pesquisas são necessárias para validar esses estudos e também para estabelecer se o tratamento direcionado pode ser uma possibilidade.
Fatores genéticos
É difícil entender a relação que causa efeito de alguns fatores de risco, no entanto, os genes e suas mutações têm um papel forte e interconexão com o desenvolvimento do câncer pancreático. Estes fatores de risco incluem:
1. Hereditário câncer de mama e síndrome do câncer ovariano (HBOC): Os genes BRCA1 e as mutações BRCA2 podem causar tumores malignos precoces, a maioria de todo o câncer de mama e ovário, incluindo câncer pancreático, especialmente se na mutação BRCA2.
2. Câncer colorretal não polipositivo hereditário ou síndrome de Lynch (HNPCC): As pessoas que têm síndrome de Lynch (MSH2, MSH6, MLH1, PMS2 e mutações do gene EPCAM) estão predispostas ao câncer colorretal de início precoce sem lesões de polipose e neoplasia de outro local, incluindo câncer pancreático.
3. Síndromes de melanoma de toupeira múltipla familiar atípica (FAMMM): Esta síndrome é caracterizada por melanoma maligno em um ou mais parentes de primeiro grau ou segundo grau. Em 38% dos casos, esta patologia é causada por uma mutação do gene p16INK4a.
4. Pancreatite hereditária (HP): Em 80% dos casos de pancreatite hereditária é possível identificar uma mutação genética PRSS1. Esta condição é caracterizada por pancreatite aguda recorrente a partir da infância, que pode ser evoluída em insuficiência pancreática precoce.
5. Polipos adenomatos familiares (FAP): Esta síndrome, causada por uma mutação no gene APC, é caracterizada por pólipos iniciais no trato gastrointestinal que podem se desenvolver em câncer.
6. Síndrome de Peutz-Jeghers (PJS): A mutação do gene STK11/LKB1 caracteriza a síndrome dos poliposes hamartomatosos e esta condição pode determinar neoplasia gastrointestinal (câncer) e outros tumores como câncer pancreático.
7. fibrose cística (CF): Esta patologia, causada pela mutação do gene CFTR, tem os mesmos mecanismos patogenéticos porque a pancreatite aguda recorrente pode estar envolvida no início do câncer pancreático.

Diagnóstico de Câncer Pancreático
O câncer de pâncreas representa um desafio diagnóstico significativo e a maioria dos casos presentes até tarde, com doenças localmente avançadas ou metastáticas. O diagnóstico de câncer pancreático depende do tamanho e localização do tumor e se o câncer se espalhou ou não. Dependendo disso, o câncer é dividido em 5 estágios. Há:
Fase 0: Também conhecido como carcinoma in situ e é caracterizado por células anormais no revestimento do pâncreas. As células podem se tornar cancerosas e se espalhar para o tecido próximo.
Etapa 1: Presença de tumor (cancerous cells) no pâncreas.
Etapa 2: Presença de tumor no pâncreas e se espalhou para tecidos próximos, órgãos ou linfonodos.
Fase 3: Espalhamento de câncer para vasos sanguíneos maiores perto do pâncreas. Pode também ter se espalhado para linfonodos próximos.
Fase 4: Neste estágio, o câncer se espalhou para órgãos distantes no corpo como o fígado, pulmões ou cavidade abdominal, juntamente com tecidos ou linfonodos perto do pâncreas.
O câncer é uma das doenças mais temidas e pode ser difícil de tratar se progrediu para um estágio avançado no momento do diagnóstico. Leia mais sobre 8 sinais comuns de câncer que você deve saber.
O diagnóstico consiste no seguinte:
Exame físico
O médico examinará a pele, a língua e os olhos do paciente para ver se são amarelos, o que é um sinal de icterícia. Um acúmulo anormal de fluido no abdômen, chamado Ascite, pode ser outro sinal de cancro.
Testes de sangue
O médico pode tomar amostras de sangue para verificar os níveis anormais de bilirrubins e outras substâncias. Bilirubina é um produto químico que pode atingir altos níveis em pessoas com câncer pancreático devido ao bloqueio do ducto biliar comum por um tumor.
Testes de imagem
Estes testes ajudam os médicos a descobrir onde o câncer está localizado e se ele se espalhou do pâncreas para outras partes do corpo.
1. Tomografia computadorizada (CT ou CAT) digitalização: Muitos centros de câncer usam exames de TC de protocolo pancreático que envolvem tirar fotos do pâncreas em momentos específicos após a injeção intravenosa (IV) do meio de contraste para descobrir exatamente onde o tumor está em relação aos órgãos próximos e vasos sanguíneos.
2. Tomografia de emissão de Positron (PET) varredura ou PET-CT: Uma varredura PET é geralmente combinada com uma varredura de tomografia ou ressonância magnética para produzir imagens do interior do corpo. A combinação fornece uma imagem mais completa da área a ser avaliada.
3. Colangiopancreatography retrógrado endoscópico (ERCP): Este procedimento é realizado por um gastroenterologista para colocar stents de ducto biliar e não comumente usado para o diagnóstico. O médico colocará um tubo fino e leve chamado endoscópio através da boca e estômago no intestino delgado.
4. Ultra-som: Um ultra-som usa ondas sonoras para criar uma imagem dos órgãos internos. Existem 2 tipos de dispositivos de ultra-som:
Um ultra-som transabdominal (ultrasound é ver dentro do abdômen).
O ultra-som endoscópico (EUS - ultra-som com a ajuda de um endoscópio).
5. Colangiografia transhepática percutânea (PTC): Este é um procedimento de raio-x usado para detectar qualquer bloqueio no ducto biliar devido ao tumor. Uma agulha fina é inserida e um corante é injetado antes de tomar o raio-x.
6. Ressonância magnética (RM): Uma RM usa campos magnéticos para produzir imagens detalhadas do corpo e medir o tamanho do tumor. Cholangiopancreatography (MRCP) é um tipo especializado de RM usando software de computador desenvolvido especificamente para examinar questões pancreáticas, como bloqueios ductais e cistos.
Biopsia
Uma biopsia é a remoção de uma pequena quantidade de tecido para exame sob um microscópio. Pode fazer um diagnóstico definido para a maioria dos cânceres. Existem algumas maneiras diferentes de coletar uma amostra de tecido:
Citologia de aspiração de agulha fina (FNAC): É a remoção da amostra de tecido por aspiração da agulha.
Biopsia da agulha do núcleo: O médico usa uma agulha oca para tirar pedaços de tecido pancreático de uma área suspeita.
Teste de potenciais biomarcadores
A investigação de potenciais biomarcadores, incluindo a biopsia líquida, para ajudar no rastreamento, diagnóstico e tratamento do câncer pancreático tem sido uma área de intensa pesquisa. Estes incluem:
Antígeno de câncer de soro 19-9 (CA 19-9): É o único marcador aprovado pela Food and Drug Administration dos Estados Unidos para uso na gestão de rotina do câncer pancreático.
Compostos orgânicos voláteis (VOC): Este é um método não invasivo para a pesquisa de biomarcador de detecção precoce. Este composto está presente no ar exalado.
Mutações de DNA:A presença de mutações de DNA no suco pancreático também tem sido uma área de estudo. Mutante P53 foi encontrado no suco pancreático de indivíduos com malignidade invasiva intermediária e de alto grau.
Prevenção de Câncer Pancreático
A prevenção do câncer é uma ação tomada para diminuir a chance de ter câncer. Muitas coisas em nossos genes, nosso estilo de vida e o ambiente ao nosso redor podem aumentar ou diminuir nosso risco de obter câncer. Algumas das maneiras de prevenir o câncer pancreático incluem:
Evitar ou controlar coisas conhecidas por causar câncer
Alterar a dieta e adotar um estilo de vida saudável
Encontrar condições precancerous em um estágio inicial
Tomando medicamentos para tratar uma condição precancerous ou para manter o câncer de partida (chemoprevenção)
Planejamento de cirurgia de redução de riscos
Evitando fumar tabaco
Redução do consumo de álcool
Minimizar fatores de risco associados à pancreatite crônica
Os indivíduos com um fundo genético de alto risco podem exigir:
Aconselhamento
Testes genéticos se apropriado (mutação de BRCA2 ou inatividade p16INK4A)
Triagem secundária para câncer de pâncreas

Especialista em visitar
O câncer não é uma única doença, mas um grupo de doenças relacionadas. Portanto, requer cuidados abrangentes. Os médicos que cuidam de pacientes com câncer de pâncreas e ajudam no diagnóstico e formulação de um plano de tratamento são:
Gastroenterologia
Oncologista
Um gastroenterologista é um médico que trata doenças do esôfago, estômago, intestino delgado, cólon e reto, pâncreas e vesícula biliar. Um oncologista é um médico que trata o câncer e fornece cuidados médicos para uma pessoa diagnosticada com câncer.
Se você está enfrentando tal problema, procure conselhos de nossos profissionais confiáveis.
Tratamento do câncer pancreático
O câncer pancreático requer tratamento multidisciplinar e requer cirurgia, quimioterapia e radiação, sozinho ou em combinação.
Gestão cirúrgica
O tratamento cirúrgico é considerado a melhor maneira de curar o câncer pancreático, pois pode prolongar significativamente a sobrevivência. Os procedimentos cirúrgicos incluem:
1. Pancreactomia
Consiste no procedimento Whipple (pancreaticoduodenectomy), que é uma operação para remover a cabeça do pâncreas. Juntamente com isso, a pancreatectomia distal ou total (remoção do pâncreas) é a melhor opção cirúrgica para a ressecção do câncer pancreático dependendo da localização anatômica do tumor ou tumores. Requer:
drenagem biliar pré-operatória: Uma proporção significativa de pacientes com câncer pancreático presente com icterícia e drenagem pré-operatória alivia a obstrução e pode reverter a disfunção patofisiológica causada por icterícia obstrutiva.
Técnica anestemótica: Uma grande fonte de morte após o procedimento de Whipple é um vazamento da anastomose pancreática e da formação de uma fístula pancreática. Consiste em anastomosing (suturing) o ducto pancreático ao jejunum (parte média do intestino delgado) ou estômago.
2. Cirurgia laparoscópica
Laparoscopia é um tipo de procedimento cirúrgico que permite que um cirurgião acesse o interior do abdômen (maneca) e pélvis sem ter que fazer grandes incisões na pele. Esta cirurgia minimamente invasiva requer pancreatectomia distal laparoscópica para a ressecção. Não houve diferença na taxa de margens de ressecção positivas e resultados.
3. Ressecção vascular
A relação entre qualquer tumor pancreático e a vasculatura envolvente é um importante determinante de quanto a ressecção precisa ser feita. A ressecção do cancro pancreático inclui pancreatectomia total, pancreatectomia distal mais eslenectomia (remoção do baço).
Gestão médica
1. Quimioterapia adjuvante
A quimioterapia é uma parte importante do tratamento abrangente do câncer pancreático. A taxa de sobrevivência geral após a ressecção radical e a quimioterapia adjuvante melhora na maioria dos casos. Geralmente, os regimes de quimioterapia usados após a ressecção radical são:
Modificado leucovorin, 5-fluorocarbonetos, írise Oxalipina (MFOLFIRINOX) por 6 meses
Gemcitabina e O que é que se passa? combinado para 6 meses
Regime de Folfirinox, gemcitabina, e Pac-Nab em combinação com quimioterapia em pacientes com metástases (página de câncer para outros órgãos)
Gemcitabina é a primeira escolha se o paciente não for adequado para quimioterapia combinada
Gemcitabina (com ou sem erlotinib) combinado com 54 Gy (dose de irradiação) é usado para pacientes com câncer pancreático localmente avançado
2. Tratamento neoadjuvante
É o tratamento dado como um primeiro passo para encolher um tumor antes do tratamento principal, que geralmente é a cirurgia, uma vez que uma recaída de sintomas é geralmente visto em 71% e 76% por cento dos pacientes dentro de dois anos. Além disso, devido a complicações associadas à cirurgia até 40% dos pacientes não são adequados para progressão à terapia adjuvante. Uma boa taxa de sucesso com tratamento neoadjuvante em vários outros cânceres, incluindo câncer rectal, oesofágico e gástrico levaram à exploração do impacto do tratamento neoadjuvante no câncer pancreático também.
Radioterapia
A radioterapia usa raios-X para destruir ou danificar as células cancerosas, tornando-as incapazes de proliferar. A radioterapia é usada principalmente em pacientes com câncer pancreático localmente avançado. Usa:
Terapia de radiação de feixe externo: Isso usa fontes de radioterapia externas que emitem raios-X, raios gama, elétrons ou partículas pesadas.
Braquiterapia: É um tipo de radioterapia interna em que sementes, fitas ou cápsulas que contêm uma fonte de radiação são colocadas dentro do corpo, ou perto dos tumores. É usado principalmente para a radioterapia interna por cirurgia ou laparoscopia no pâncreas ou adjacente ao pâncreas.
Terapia orientada
Isto é muito bem sucedido em muitos tipos de câncer, no entanto, até o momento, todas as outras drogas visadas falharam em pacientes com câncer pancreático, incluindo affrecept, cetuximab, sorafenib, bevacizumab e axitinib. Recentemente, a Food and Drug Administration (FDA) aprovou O que fazer? como um tratamento direcionado para o câncer de pâncreas.
Protocolos de tratamento mais recentes
Muitas pesquisas e estudos sobre as últimas opções de tratamento estão acontecendo. Alguns deles são:
Terapia genética: A terapia genética é a entrega de genes específicos para células cancerosas, que muitas vezes são transportados por vírus especialmente concebidos.
Células da haste do câncer: Atualmente, a pesquisa está focada na identificação de tratamentos que podem direcionar especificamente as células-tronco do câncer pancreático.
Estudos genéticos/moleculares: Muitos novos desenvolvimentos de pesquisa são baseados na identificação de genes e proteínas danificadas e consertá-los ou mudar como eles funcionam.
Tumor circulante (ct)DNA: O ctDNA está sendo estudado como uma ferramenta para monitorar a resposta ao tratamento, para observar sinais precoces de recorrência da doença, e como uma maneira de determinar a resistência da doença ao tratamento em curso.
Outras modalidades de tratamento
Os pacientes com câncer de pâncreas precisam de cuidados paliativos em algum momento, é tão importante quanto outros tratamentos. Alguns dos procedimentos feitos para a gestão de pacientes com obstrução da tomada gástrica incluem:
drenagem do ducto bile percutâneo: Um procedimento para drenar a bílis para aliviar a pressão nos ductos biliares causados por um bloqueio.
Gastrojejunostomia cirúrgica: Um procedimento cirúrgico em que uma anastomose é criada entre o estômago e o laço proximal do jejunum.
Stents duodenais endoscópicos: Um stent é um pequeno tubo de malha de metal que é colocado na área estreitada ou bloqueada do seu duodeno (primeira parte do intestino delgado).

Home-care para câncer de pâncreas
Um diagnóstico de câncer pancreático pode ser chocante e mudança de vida. Não só leva um pedágio no corpo, mas também a mente. Certas coisas que o paciente pode fazer que os ajudarão a lidar com o diagnóstico e tratamento incluem:
Juntando-se a um grupo de apoio para pessoas com câncer de pâncreas
Passar tempo com outros que estão passando pelas mesmas coisas
Fortalecer e fortalecer sua saúde mental e emocional
Falando com um conselheiro, terapeuta ou assistente social sobre o sentimento
Meditar e manter a mente calma
Encontrar passatempos que os fazem felizes
O conhecimento é poder, e há vários recursos úteis disponíveis para o paciente e sua família. Aqui estão algumas dicas que os cuidadores podem seguir para ajudar o paciente nos tempos difíceis:
Fornecer tanto quanto apoio emocional e encorajamento
Fale com a equipe de saúde e entenda o curso de tratamento
Ajude o paciente a gerenciar seus sintomas e efeitos colaterais
Assista ao paciente na manutenção de cuidados pessoais e higiene
Coordenar suas consultas médicas
Fique com eles ao longo dos compromissos
Assistir suas refeições e compras de supermercado
Ajude-os com tarefas domésticas
Lidar com problemas de seguro e cobrança para eles
Dê-lhes medicamentos a tempo
Sempre falar com empatia e atitude positiva

Complicações de Câncer Pancreático
O câncer pancreático progride desmarcado por muito tempo antes que os sintomas sejam reconhecidos. Complicações do câncer pancreático incluem:
Complicações comuns
Após a progressão do tumor, as complicações que surgem incluem:
Identificação: Câncer pancreático que bloqueia o ducto biliar do fígado pode causar icterícia. Os sinais incluem pele amarela e olhos, urina de cor escura e fezes de cor pálida. A icterícia geralmente ocorre sem dor abdominal.
Perda de peso: Muitas pessoas com câncer de pâncreas perder seu apetite e perder peso. As pessoas nas últimas semanas da vida vão gradualmente sentir menos como comer.
Desperdício muscular: A caquexia do câncer é uma condição altamente debilitante caracterizada por perda de peso e desperdício muscular que contribui significativamente para a morbidade e mortalidade do câncer pancreático.
Dor abdominal: Um sintoma comum de câncer de pâncreas é uma dor maçante no abdômen superior (belly) e/ou costas médias ou superiores que vem e vai provavelmente causada pelo tumor
Diabetes: Diabetes ou tolerância à glicose prejudicada está presente em 50-80% de pacientes com câncer pancreático devido a insuficiências pancreáticas.
Complicações gerais após a ressecção do pâncreas
As complicações médicas que requerem outra cirurgia como consequência da cirurgia incluem:
Problemas cardíacos como angina (dor do peito), infarto (ataque cardíaco) e arritmias
Acidentes cardiovasculares como AVC
Aflição cardiorrespiratória (aumento no número de respirações)
Disfunção renal
Thrombosis (coágulos de sangue)
Embolismo pulmonar (coágulo sanguíneo é alojado em uma artéria no pulmão)
Distúrbios psicológicos
Hepático (entrega) e disfunção metabólica.
Complicações cirúrgicas após ressecção pancreática
Muitas complicações pós-operatórias respondem ao tratamento médico, intervenção radiológica e intervenção endoscópica sem necessidade de intervenção cirúrgica. Eles são:
abscesso intra-abdominal (coleção de pus no revestimento interno do estômago)
Hemorragia (criação)
Fístulas da anastomose pancreatointestinal (conexão anormal entre pâncreas e suturas intestinais)
Terapias alternativas para câncer de pâncreas
As limitações do tratamento atual para o câncer pancreático levaram à necessidade de novas abordagens terapêuticas que tenham resultados promissores. Estes incluem:
Terapia microbiana
Há agora um pedaço de forte evidências que a microbiota humana desempenha um papel fundamental na regulação do desenvolvimento do câncer e resposta ao tratamento do câncer. Até o momento, os resultados do microflora intestinal formando imunidade sistêmica e imunidade específica do tumor no câncer pancreático foram confirmados, mas o mecanismo continua a ser estudado.
Imunoterapia
A terapia de bloqueio imune (ICB) é agora aprovada para vários tipos de câncer, como melanoma, câncer de pulmão, carcinoma de células renais e carcinoma de células escamosas de cabeça e pescoço. No entanto, o câncer pancreático é considerado menos imunogênico e o microambiente de tumores pancreáticos é pensado para criar um ambiente que suprime a imunidade. Portanto, atualmente não há imunoterapia aprovada para pacientes com câncer de pâncreas.
Há certos alimentos que podem ajudar a combater o câncer. Incluindo-os em 4-5 porções pode trabalhar maravilhas. Leia sobre 5 superalimentos que lutam contra o câncer e lhe dão uma vida saudável.
Viver com pancreático Câncer
O câncer de pâncreas tem apenas uma taxa de sobrevivência de cinco anos para câncer de pâncreas quando comparado com muitos outros cânceres. Isso ocorre porque a maioria das pessoas é diagnosticada com estágio IV quando a doença tem metástase.
Viver com câncer pancreático significa coisas diferentes para pessoas diferentes. Se você é um paciente que foi diagnosticado com câncer de pâncreas ou cuidado para alguém que tem a doença, terá um grande impacto em suas vidas. As coisas que o cuidador e o paciente devem levar em consideração incluem:
Gerenciando as emoções
Pode ser difícil lidar com um diagnóstico de câncer praticamente e emocionalmente. Estes podem incluir lidar com uma variedade de emoções, como tristeza, ansiedade, ou raiva, ou gerenciar o nível de estresse. As seguintes informações podem fornecer alguma ajuda:
Obter todas as informações necessárias para ir sobre com o tratamento
Falando com os entes queridos
Juntando-se a grupos de apoio
Compreender as limitações físicas
Iniciando cuidados paliativos para obter alívio de outros sintomas
Lidar com questões práticas como despesas financeiras, cuidados infantis e questões de trabalho
Sobreviver os efeitos colaterais físicos
As mudanças na saúde física dependem de vários fatores, incluindo o estágio do câncer, o comprimento e a dose de tratamento e a saúde geral do paciente. As coisas a ter em mente são:
Fale com os médicos e a equipe de saúde regularmente sobre os sentimentos
Saber sobre quaisquer novos efeitos secundários ou alterações nos efeitos secundários existentes
Informar a equipe de cuidados de saúde sobre os efeitos colaterais para que eles possam potencialmente manter quaisquer efeitos colaterais de agravar
Mantenha o controle dos efeitos colaterais, por isso é mais fácil explicar quaisquer mudanças na equipe de saúde
Obter tratamento para efeitos colaterais de longo prazo e efeitos tardios como é importante para sobreviver após a conclusão do tratamento
Supervisão dos custos dos cuidados com o cancro
Tratamento de câncer pode ser caro. Pode ser uma fonte de estresse e ansiedade para pessoas com câncer e suas famílias. Além dos custos de tratamento, muitas pessoas acham que têm despesas extras e não planejadas relacionadas aos seus cuidados. Isso pode impedir que muitos pacientes continuem o tratamento. Isso pode ser gerenciado por:
Compreender o custo do tratamento
Incentivar os pacientes e suas famílias a falar sobre preocupações financeiras com um membro de sua equipe de saúde
Saber sobre o direito de saúde federal e como pode ser usado
Obter apoio de organizações que ajudam com o tratamento, habitação, viagens e outros custos relacionados ao câncer
Focando na dieta
Ter câncer do pâncreas afetará seus hábitos alimentares e de beber, qualquer que seja a sua fase de câncer ou tratamento. Aqui estão as coisas que precisam ser consideradas a partir de um aspecto dietético.
Aderindo a refeições menores e mais leves durante todo o dia
Evitando alimentos de fibra muito elevados, como cereais e frutas secas em caso de diarreia
Tomar um suplemento nutricional entre as refeições para aumentar a ingestão de calorias
Manter os níveis de açúcar no sangue
Tomando suplementos de enzima
Preparação para o tratamento
O diagnóstico pode deixar o paciente preocupado e sobrecarregado, mas há coisas que podem ser feitas para ajudar os pacientes a se sentir mais no controle de sua saúde física e mental durante este tempo. Isso inclui:
Compreender a pré-habilitação (prontar-se para o tratamento do câncer em qualquer momento que você tiver antes de começar)
Preparar mentalmente e fisicamente para o tratamento
Comer uma vasta gama de alimentos na proporção certa
Obtendo cuidados de acompanhamento
Postar a conclusão do tratamento, os médicos ainda vão querer assistir o paciente de perto. É muito importante ir a todos os compromissos de acompanhamento. Estas visitas consistem em exames e exames de laboratório ou exames de imagem para procurar sinais de câncer ou efeitos secundários de tratamento.
Alguns efeitos colaterais podem durar um longo tempo ou pode nem sequer aparecer até anos depois de ter terminado o tratamento. É importante para todos os sobreviventes do câncer de pâncreas deixar sua equipe de saúde saber sobre quaisquer novos sintomas ou problemas, porque eles podem ser causados pelo câncer voltando ou por uma nova doença ou segundo câncer.
O cancro pode drenar uma pessoa física e mentalmente. Ganhar conhecimento e consciência sobre o câncer e os mitos que o cercam é necessário para permitir o diagnóstico e tratamento oportunas.

