膵がん : Symptoms, Prevention, Tests, Cure, Treatment - suprhealthe
膵臓は、胃と脊柱の間にある小さな、スプニー、ホッケー棒状腺です。 膵臓の主な機能は、消化を助ける酵素を解放し、ホルモン、インシュリンおよびグルカゴン、血糖値を制御するのに役立ちます。古い細胞を除去し、新しい細胞を形成する体の正常なプロセスが破壊するとき、膵がんが起こります。 膵細胞は、腫瘍の制御と形成から成長し続けます。 がん性細胞は、体の他の部分にも
national olympiads
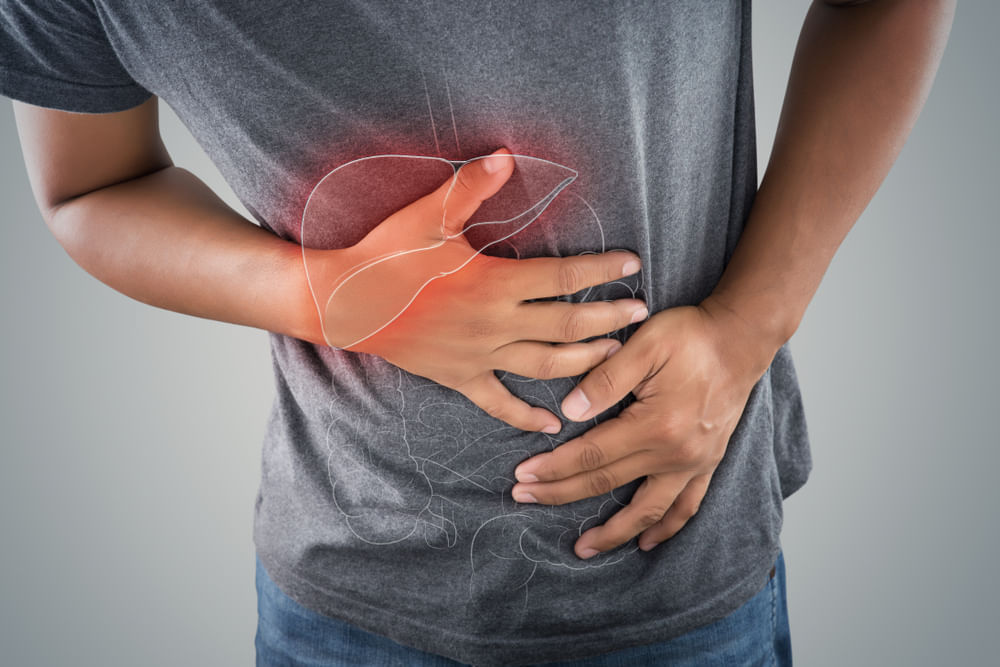
膵臓は、胃と脊柱の間にある小さな、スプニー、ホッケー棒状腺です。 膵臓の主な機能は、消化を助ける酵素を解放し、ホルモン、インシュリンおよびグルカゴン、血糖値を制御するのに役立ちます。
古い細胞を除去し、新しい細胞を形成する体の正常なプロセスが破壊するとき、膵がんが起こります。 膵細胞は、腫瘍の制御と形成から成長し続けます。 がん性細胞は、体の他の部分にも広がることができます。 膵臓に形成される最も一般的なタイプの癌は、膵臓から消化酵素を運ぶダクトを並べる細胞で始まり、膵臓のアデノカルシンマと呼ばれる。
膵がんは通常、高齢者の病気です。 新しく診断された患者の90%は55歳以上です。 女性よりも男性の方が一般的です。 病気に関連するさまざまなリスク要因は、喫煙、肥満、アルコールの過剰摂取、 糖尿病 他者の間で遺伝的要因。
一般的には初期段階では検出されません。治癒可能であるとき、他の器官に広がるまで症状が現れないことが多いからです。 治療オプションは、がんの程度に基づいており、手術、化学療法、放射線療法、またはこれらの組み合わせを含む場合があります。 しかしながら、大抵の遅刻検出により、病気の予後や結果は一般的に悪い。

- 55歳以上のお子様

- 男性と女性の両方が男性でより一般的

- パンクレアス
- リンパ節
- ライブ
- ペリトンウム

- 世界的な: 458,918 の新しい場合(以来 2018年12月16日)

- 急性膵炎
- 慢性膵炎
- チョーク
- 胆嚢炎
- Choledochal嚢胞
- 消化管潰瘍疾患
- ショラニオカルシンマ
- 胃癌

- イメージングテスト: CTスキャン, PET-CTスキャン, 超音波と 磁気共鳴イメージング(MRI)
- 血液検査: ビリルビン合計
- バイオプシー: 良い針の吸引のcytology (FNAC)、および中心の針の生検

- 外科管理: Pancreatectomy、Laparoscopic外科及び管のresection。
- Adjuvant化学療法: 更新履歴 ロイコヴォリン, 5フロン酸, イリノートン ・オキシアリプラチンお問い合わせ
- 放射線療法: 外的なビーム放射線療法及びBracytherapy
- ターゲット療法: Pembrolizumabの特長

- 消化器科医
- 腫瘍学
膵がんの症状
ほとんどの人は、膵がんの早期徴候を経験しません。 患者が最近開発された場合、医師は膵がんを疑うかもしれません 糖尿病 または膵炎(膵臓の炎症による痛みを伴う状態)。 病気が進行するにつれて、人々は以下のような症状に気づくことがあります。
背中に放射する上部腹部の痛み
ジャンヌス (目の皮膚と白の黄色)
タイヤ そして疲労
食欲の喪失
光色のスツール
ダークカラーの尿
体重の損失
体内の血液凝固の形成
乾燥およびかゆみの皮
ワースニング 糖尿病 または新しい診断
膵神経内分泌癌のいくつかの症状は、いくつかのPNETがホルモンを過剰摂取するので、伝統的な膵癌の症状とは異なるかもしれません。 これらの症状は次のとおりです。
Zollinger-Ellison症候群(胃があまりにも多くの酸を作る)胃潰瘍を引き起こします
口の舌と角に照らす
栄養学
呼吸の不足
皮の発疹かまめ
過剰な渇き
過度なサーストは驚くべきことができます。 頻繁な渇きや過度の渇きは、深刻な健康状態の症状である可能性があります。 過度の渇きまたは多重症の約5の一般的な原因をお読みください。
膵がんの種類
膵腫瘍は、彼らが開始する細胞の種類に基づいて、尿またはニューロンドクリン(endocrine)腫瘍です。 各膵がん患者は異なり、治療はタイプに基づいています。 膵がんの種類は次のとおりです。
尿膵がん
膵腫瘍のほとんどは尿腫瘍(約93パーセント)です。 それらは膵臓の細胞(脂肪は消化のための酵素を作り出します)で始まり、下記のものを含んでいます:
アデノカルチノーマ: 膵がんの最も一般的なタイプは、アドノカルチノーマです(9 から 10 膵がんの場合 消化のための酵素を作る膵ダクトをライニングする細胞で始まる分泌腫瘍です。
Mucinous嚢胞性新生物: これは侵襲的アデノカルチノーマであり、厚い流体で満たされた嚢胞です。 それらは侵襲的ではないならば、粘膜の新生物は非癌性(良性)であることができます。
その他のまれな分泌腫瘍には以下が含まれます。
四角形の細胞のカルチノーマ: これは非常に、膵管で形成され、通常、膵臓では見られない扁平細胞の純粋に作られています。
Adenosquamousカルチノーマ: 膵がんの最もまれなタイプ(1-4日 パーセント 貧しい予後症を伴うより積極的な腫瘍です。
コロイド癌: これらの腫瘍は非常にまれであり、誘発性膿疱(IPMN)と呼ばれる一種の良性嚢胞から発症する傾向があります。
神経内分泌膵がん
神経内分泌腫瘍(膵NETまたはPNET)はまれです(約7パーセント)。 彼らはしばしば尿腫瘍よりも遅く成長します。 PNETは、血糖値の制御に責任を負う、イレットセルと呼ばれる膵臓の内分泌細胞の異常な成長から来ています(したがって、彼らはまた、アイレット細胞腫瘍と呼ばれています)。
PNETは、彼らが作るホルモンと一般的なタイプに分類されます。
ガストリノマ: 通常、パンクレアまたはデュオラル壁にあるガストリン産腫瘍。 Gastrinは、胃酸の分泌を刺激するペプチドホルモンです。
グルカゴンマ: グルコガノマは、膵臓のアイレット細胞の非常にまれな腫瘍であり、それは血液中のホルモングルカゴンの過剰につながる。
インシュリンマ: 追加のインスリン産生につながる膵腫瘍 低血糖(低血糖)お問い合わせ
ソマトスタチノーマ: 彼らはホルモンのソマトスタチンを作る神経内分泌細胞で始まります。
VIPoma: 非ベータ膵離乳細胞腫瘍分泌血管活性腸ペプチド(VIP)は、水浸下痢、低血症、およびアクロルハイド症(胃分泌の塩酸欠乏症)の症候群になります。
非機能の入口細胞腫瘍: まれで、ホルモンが関与していないパンクレアチコシ細胞から生じる腫瘍。
注意: ベンガン前例性病変は、膵臓の嚢胞および他の良性腫瘍であり、イントラダクショナルパピラリー粘性腫瘍(IPMN)を含む膵がんに先駆者であることができます。
膵がんの原因
膵がんの正確な原因は不明です。
膵臓内で異常細胞が成長し始めると、膵がんが起こります。 これらの異常細胞は、DNAの変化(突然変異)のために開発されます。 この変異DNAは、細胞が制御不能に成長し、正常な細胞が死ぬ後に生き続けることを予測します。 これらの細胞の質量は腫瘍を形成することができます。 未処理のままにすると、これらの細胞は制御と転移から成長し続けます(体の他の部分に拡散)。
誰でも、膵がんを得ることができます。 原因を常にクリアしていないが、研究はそれにつながる可能性がある危険因子のいくつかを特定しました。
膵がんのリスク因子
他の消化管腫瘍にもかかわらず、膵がんの発症の危険因子の証拠は貧しく、環境要因や遺伝因子に分類することができます()10%OFF)。
環境要因
これらは、個々の開発膵がんのリスクを増加させる修飾可能かつ非修飾因子に分類することができます。 それらは下記のものを含んでいます:
変更可能な要因
1。 喫煙: 膵がんの発症のための主要な修飾リスク因子です。 タバコの喫煙習慣は、膵がん症例の20-35%について責任を負います。
2。 アルコール消費量: 膵がんは、一日あたり30gmの重アルコール摂取に関連しています。 このリスクは、重度の男性の飲酒者や精神の重度の飲酒者の中で最も強いです。 過剰なアルコール消費も、膵がんの既知の危険因子である慢性膵炎の主な原因です。
3。 慢性の膵炎: 慢性の膵炎は機能細胞の線維症そして損失につながる膵臓の進歩的な炎症状態です。 科学研究 慢性膵炎を調査すると、膵がんの13倍のリスクが大幅に増加しました。
4。 肥満: スタッフ 科学研究 BMIで5kg/m2の上昇ごとに1.12の相対リスク増加を実証しました。 小児期が膵がんの発症に対するリスクが高いため肥満。
5。 ダイエット: 赤肉と加工肉の消費が膵臓がんの発症に関連しているという限られた証拠があります。 これらの食品は、DNAの損傷とN-ニトロソ化合物などの発がん物質の形成につながる。 危険性を高めることができる他の栄養項目には、フルクトースや飽和脂肪酸を含む食品や飲料が含まれます。
6。 感染症: ヘリコバクターピロリ(H.ピロリ)またはC型肝炎感染症の患者で増加したリスクが観察されています。 さらなる研究は、この関係を強化する必要があります。
7。 職場での曝露: 特定の化学物質、特に金属加工および農薬で使用されるものを扱うことは、膵がんの潜在的な危険因子として認識されています。
非指定可能な要因
1。 年齢: 膵がんは、一般的に55歳以上の患者で発生します。 30歳前に診断される患者にとって極めてまれです。 発生率のピークが国によって異なります。 たとえば、インドでは、米国の6年目の生命の患者の発生率がピークに達しています。
2. 性別: 世界中の男性よりも、女性は、臆病性が低下します。 この違いは発展途上国でも明らかです。
3。 地理的な位置: 膵がんの発症の発生率は、世界のさまざまな部位に変化します。 アフリカの発生率は最も低く、中国ではがんの発症例が増えています。
4。 血液グループ: ABO血液群抗原は赤血球の表面全体に存在します。 最近の投稿 科学研究 A型、AB型、B型血液群を持つ人々は、O型よりも膵がんを発症するリスクが高いことが示されている。
5。 糖尿病メキシコ: : : 糖尿病は、膵がんの発症リスクを大幅に増加させます。 しかし、糖尿病はリスク因子であるが、膵がんは糖尿病の新しい発症としてそれ自体を提示することができると指摘しなければなりません。 これは興味に導きました HbA1cの 膵がんの早期発見の潜在バイオマーカーとして。
6。 ガットのmicroflora: 科学研究 また、Nisseria elongataとStreptococcusの粘膜炎の低レベル、およびPorphyromonasの生殖およびGranulicatellaの増大リスクに関連していると示しました。 しかしながら、これらの研究を検証し、ターゲットを絞った治療の可能性があるかどうかを確立するためにさらなる研究が必要です。
遺伝的要因
しかし、遺伝子とその変異は、膵がんの発症に対する強い役割と相互連結を有する、いくつかのリスク因子の作用的関係を理解することは困難です。 これらのリスク要因は次のとおりです。
1。 遺伝学 胸がん 卵巣がん症候群(HBOC): 遺伝子BRCA1およびBRCA2変異は、特にBRCA2変異の場合、パンクレオチカルがんを含む、すべての母乳および卵巣癌の早期発症を引き起こす可能性があります。
2。 遺伝性非多重性心癌またはリンチ症候群(HNPCC): リンチ症候群(MSH2、MSH6、MLH1、PMS2、EPCAM遺伝子変異)をお持ちの方は、ポリポジック病変や、膵がんを含む他のサイト神経質症のない早期発色がんに優先されます。
3。 Familial の atypical の多数の mole の melanoma のシンドローム (FAMMM): この症候群は、1つ以上の1度または2度の親戚の悪性腫によって特徴付けられます。 38%の場合、この病理はp16INK4a遺伝子変異によって引き起こされます。
4。 遺伝性膵炎(HP): 遺伝性膵炎の場合の80%では、PRSS1遺伝子変異を識別することができます。 この条件は、小児期から始まる急性膵炎によって特徴付けられます。それは早期の膵臓障害に進化することができます。
5。 Familial の adenomatous の polyposis (FAP): APC遺伝子の変異によって引き起こされるこの症候群は、癌に発症することができる消化管の早期発症ポリプスによって特徴付けられます。
6。 Peutz-Jeghers症候群(PJS): STK11/LKB1遺伝子変異は、有害性ポリポーシス症候群を特徴とし、この状態は消化管内視鏡(癌)および膵がんなどの他の腫瘍を決定することができます。
7. 嚢胞線維症(CF): CFTR遺伝子変異によって引き起こされるこの病理は、再発急性膵炎が膵がんの発症に関与することができるので、同じ病因メカニズムを持っています。

膵がんの診断
膵がんは、局所的な高度または転移性疾患のいずれかで、重要な診断課題と症例の大半をポーズします。 膵がんの診断は、腫瘍の大きさや場所、がんが転移しているかどうかによって異なります。 がんは5段階に分けられます。 あります:
段階 0: また、坐骨のカルチノーマとして知られており、膵臓のライニングの異常な細胞によって特徴付けられます。 細胞は癌になり、近くのティッシュに広がることができます。
ステージ1 膵臓の腫瘍(癌細胞)の存在。
ステージ2: 膵臓の腫瘍の存在と、近隣の組織、臓器、またはリンパ節に広がるもの。
ステージ3: 膵臓の近くの主要な血管に癌の広がり。 近隣のリンパ節にも普及していることもあります。
ステージ4: この段階では、がんは、肝臓、肺、または腹腔などの体内の離れた臓器に、膵臓の近くの組織またはリンパ節と共に転移しています。
がんは最も恐ろしい病気の1つであり、診断時に先進的な段階に進んでいるならば治療するのが困難です。 あなたが知っておくべきがんの約8の一般的な兆候を読んでください。
診断は以下のとおりです。
身体検査
医師は、患者の皮膚、舌、目をチェックして黄疸の兆候であるかどうかを確認します。 腹部の流体の異常な蓄積が呼び出される アシミがんの別の徴候になる可能性があります。
血液検査
医者は異常なレベルのために点検するために血のサンプルを取るかもしれません ビリルビン その他の物質。 Bilirubinは、腫瘍による一般的な胆管の閉塞による膵がんの人々の高いレベルに達する可能性がある化学物質です。
イメージングテスト
これらの検査は、医師ががんの場所と、膵臓から身体の他の部分に広がるかどうかを調べるのを助けます。
1。 計算されたtomography (CTかCAT)スキャン: 多くのがんセンターでは、腫瘍が近くの臓器や血管に関連している場所を正確に調べるために、対照媒体の静脈(IV)注射後に特定の時間に膵臓の写真を撮ることを含む膵臓プロトコルCTスキャンを使用します。
2。 Positronの放出のtomography (ペット)スキャンかPET-CTスキャン: : : ペットスキャンは通常、CTスキャンまたはMRIスキャンと組み合わせて、体の内側の画像を生成します。 組み合わせは、評価される領域のより完全な写真を提供します。
3。 Endoscopic レトログレードの cholangiopancreatography (ERCP): この手順は、バイルダクトのステントを配置し、診断のために一般的に使用されていない気体専門医によって行われます。 医者は、口と胃を通して内視鏡と呼ばれる薄くて軽い管を小さな腸に入れます。
4。 超音波: 超音波は音波を使用して内部器官の映像を作成します。 2種類の超音波装置があります:
腹部の超音波(超音波は腹部の中を見ることです)。
内視鏡超音波(EUS - 内視鏡の助けを借りて超音波)。
5。 経皮的伝道(PTC): これは、腫瘍による胆管内の任意の遮断を検出するために使用されるX線の手順です。 細い針を差し込み、x-rayを服用する前に染料を注入します。
6。 磁気共鳴イメージング(MRI): MRIは、身体の詳細な画像を生成し、腫瘍のサイズを測定するために、磁場を使用しています。 Cholangiopancreatography(MRCP)は、ダクトブロックや嚢胞などのパンクレオティックな問題を調べるために開発されたコンピュータソフトウェアを使用して、MRIの専門タイプです。
バイオプシー
生検は、顕微鏡による検査のための少量の組織の除去です。 それはほとんどの癌のための明確な診断をすることができます。 組織のサンプルを収集するさまざまな方法のカップルがあります。
良い針の吸引のcytology (FNAC): : : 針からの吸引による組織試料の除去です。
中心の針の生検: 医者は疑わしい区域からの膵組織の部分を取るために空の針を使用します。
潜在的なバイオマーカーのテスト
液体生検を含む潜在的なバイオマーカーの調査、スクリーニング、診断、および膵がんの治療を支援するためには、激しい研究の領域となっています。 以下が含まれます:
血清癌抗原 19-9(CA 19-9): それは、膵がんの定期的な管理で使用するための米国食品医薬品局によって承認される唯一のマーカーです。
揮発性有機化合物(VOC): 早期発見バイオマーカー研究のための非侵襲的手法です。 吸気空気中の化合物です。
DNAの変異:パンクレアチンジュースのDNA変異の存在も研究の分野です。 Mutant P53は、中級および高級の侵襲的悪性を有する個人のパンクレアチンジュースで発見されました。
膵がんの予防
がんの予防は、がんになる可能性を下げる行動です。 遺伝子、生活習慣、周囲の環境は、がんのリスクを増減する可能性があります。 膵がんを防ぐ方法は次のとおりです。
がんを引き起こすために知られるものの回避または制御
食生活の変化と健康的なライフスタイルの採用
初期段階における前例の特定
薬を服用して予後状態を治療したり、がんを予防する(化学予防)
リスク低減手術の計画
タバコの喫煙を回避
アルコール消費量の削減
慢性膵炎に関連するリスク因子の最小化
高リスクの遺伝的背景を持つ個人は、以下を必要とする場合があります。
カウンセリング
必要に応じて遺伝子検査(BRCA2変異またはp16INK4A非アクティブ)
膵がんの二次スクリーニング

膵がんの治療
膵がんは、多角的治療を必要とし、手術、化学療法、放射線、単独または組み合わせる必要があります。
手術管理
外科的治療は、生存を著しく延長することができるので、膵がんを治す最善の方法と考えられています。 外科処置は下記のものを含んでいます:
1。 パンクリプトミー
それは膵臓の頭を取除く操作であるWhippleのプロシージャ(pancreaticoduodenectomy)から成っています。 これに伴い、腫瘍や腫瘍の解剖部位に応じて膵がんの切除に最適な外科的選択肢です。 それは要求します:
外科下水管: 黄疸および前操作の排水が付いている膵がんの提示の患者の重要な比率は閉塞を取り除き、閉塞性黄疸によって引き起こされる病理学的機能障害を逆転させるかもしれません。
Anastomotic技術: ホイップルの手順に従う死亡の主要なソースは、膵不全と膵臓の形成からの漏れです。 それは、幹線(小腸の中間部分)または胃に膵管(切断)から成ります。
2. 腹腔鏡手術
腹腔鏡検査は、皮膚の大きな切開をすることなく、腹部(おなか)と骨盤の内部にアクセスするための手術手順の一種です。 この最小限の侵襲手術は、切除のための腹腔鏡下胎盤の解剖学を必要とします。 肯定的な切除の証拠金および結果の率の相違はありませんでした。
3。 管の resection
任意の膵腫瘍と周囲の血管の関連は、どのくらいの切除が行われる必要があるの重要な決定者です。 膵がんの切除には、総パンクリテクミー、胎児のパンクリテクショウとスプレンチオマイ(脾臓の除去)が含まれています。
医療管理
1。 Adjuvant化学療法
Chemotherapyは膵癌の広範囲の処置の重要な部分です。 根本的な切除および隣接する化学療法の後の全面的な存続率はほとんどの場合改善します。 一般的に、根本的な切除の後の使用される化学療法のレジメンは次のとおりです。
Folfirinoxのレジメン、gemcitabineおよび パックナブ 転移を伴う患者における化学療法(がんを他の臓器に拡散する)
ジェムシタビンは患者が組合せの化学療法のために適さない場合の最初の選択です
ジェムシタビン(またはなし) エルロチニブ) 54 Gy (放射線量)と結合されてローカル高度の膵癌の患者のために使用されます
2. Neoadjuvantの処置
主要な治療の前に腫瘍を収縮させるための最初のステップとして与えられた治療です。通常、症状の再発が通常見られるので、手術 71%および76% 2年以内の患者の割合。 さらに、患者の手術に関連した合併症は、補助療法への進行には適していません。 リクタル、オセオファジアル、および胃癌を含む複数の他の癌のneoadjuvantの処置のよい成功率は膵癌のneoadjuvantの処置の影響の調査に同様に導きました。
放射線療法
放射線療法は、X線を使用して、がん細胞を破壊したり、損傷したり、増殖できないようにします。 放射線療法は、主に局所高度膵がん患者に使用されます。 それは使用します:
外的なビーム放射線療法: これは、X線、ガンマ線、電子、重粒子を放出する外部放射線療法源を使用します。
Brachytherapy: 放射線源を含む種、リボン、またはカプセルが体内に配置されている内部放射線療法の一種です。 主に、膵臓の手術や腹腔鏡による内放射線療法や膵臓に隣接するために使用されます。
ターゲット療法
これは、多くの種類の癌で非常に成功していますが、日付まで、他のすべての標的薬は、アフレセプト、セキューシマブ、ソラフェニブ、ベバシズマブ、およびアキシチニブを含む膵がん患者で失敗しました。 最近食品医薬品局(FDA)が承認されました Pembrolizumabの特長 膵がんの標的治療として。
最新の治療プロトコル
最新の治療オプションに関する多くの研究と研究が進んでいます。 それらは次のとおりです。
遺伝子治療: 遺伝子治療は、特別に設計されたウイルスによって行われる癌細胞に特定の遺伝子の配信です。
癌幹細胞: 現在、膵がん幹細胞をターゲットとする治療の特定に重点を置いています。
遺伝学/分子研究: 多くの新しい研究開発は、損傷した遺伝子やタンパク質を特定し、それらを修復するか、彼らがどのように働くかを変更するに基づいています。
循環腫瘍(ct)DNA: ctDNAは治療に対する応答を監視するためのツールとして研究されています, 病気の再発の早期兆候を観察するために, そして、進行中の治療に対する病気の抵抗を決定する方法として.
その他の治療方法
膵がん患者は、何らかの点で緩和ケアを必要とする患者は、他の治療そのものとして重要である。 胃の出口の閉塞の患者の管理のために行われるプロシージャのいくつかは下記のものを含んでいます:
迫力のある胆管の排水: 遮断によって引き起こされる胆管の圧力を緩和するために胆汁を排出する手順。
外科胃腸摘出術: 消化管の胃と血清ループの間に異常症が作成される外科手術手順。
Endoscopic duodenalのステント: ステントは、あなたのduodenum(小腸の第一部分)の狭いまたはブロックされた領域に配置される小さな金属のメッシュチューブです。

膵がんの治療
膵がんの診断は、衝撃と人生を変えることができます。 体だけでなく、心もつまらない。 患者が診断と治療に対処するのに役立つことができる特定のものは次のとおりです。
膵がんの人々のための支援グループに参加
同じことを通過している他の人と時間を過ごします
精神的および感情的な健康を強化し、強化
気持ちについてカウンセラー、セラピスト、またはソーシャルワーカーに相談
心を落ち着かせる
幸せにする趣味を見つける
知識は力であり、患者とその家族のために利用可能ないくつかの有用なリソースがあります。 介護者が困難な時期に患者を助けるために従うことができるいくつかのヒントは次のとおりです。
感情的なサポートと励ましをできるだけ多く提供
ヘルスケアチームと相談し、治療の経過を理解
患者が症状や副作用を管理するのに役立ちます
パーソナルケアと衛生を維持して患者を支援
医療の診察を調整する
予定通りに滞在する
食事と食料品の買い物を支援
家庭の雑草で助ける
それらの保険および請求の問題を処理する
薬を時間に与える
常に共感と肯定的な態度で話す

膵がんの合併症
膵がんは、症状が認識される前に長時間検査されない進行します。 膵がんの合併症は次のとおりです。
一般的な合併症
腫瘍の進行時、発生する合併症は次のとおりです。
ジャンヌス: : : 肝臓の胆管をブロックする膵がんは黄疸を引き起こす可能性があります。 印は黄色の皮および目、暗色の尿および淡色の腰掛けを含んでいます。 黄疸は通常腹部の痛みなしで起こります。
重量の損失: 膵がんの多くの人は、食欲を失い、体重を減らす。 人生の最後の数週間の人々は徐々に食べるような感じが少なくなります。
筋肉無駄になる: がんのcachexiaは、体重減少と筋肉の無駄によって特徴付けられる高度に衰弱する状態であり、膵がんの罹患率と死亡率に著しく寄与します。
腹痛: 膵がんの一般的な症状は、上腹部(腹)および/または中央または腫瘍によって引き起こされる可能性がある上腹部の鈍い痛みです
膵臓の切除後の一般的な合併症
外科の結果として別の外科を要求する医学の合併症は下記のものを含んでいます:
狭心症(痛み)のような心臓の問題, 攻撃(心臓発作) と arhythmias
心臓血管事故のような ストローク
心臓呼吸器疾患(呼吸数の増加)
腎臓機能障害
トロンボーン症(血液凝固)
肺塞栓症(血液凝固は肺の動脈に宿る)
心理的な障害
肝機能(肝臓)および代謝機能不全。
膵切除後の外科的合併症
多くの術後の合併症は、外科的介入を必要としない、医療処置、放射線介入および内視鏡介入に反応します。 それらは:
腹部膿瘍(胃の内側のライニングの膿の集合)
出血(繁殖)
フィストラレ 膵臓の不全(膵臓と腸の縫合間の異常な関係)
膵がんの代替療法
膵がんに対する現在の治療の制限は、有望な結果を持つ新しい治療アプローチの必要性につながりました。 以下が含まれます:
微生物療法
今、強い作品 エビデンス ヒトマイクロバイオオタは、がんの発生を調節し、がん治療に対する反応において重要な役割を果たしている。 これまでのところ、膵がんにおける全身免疫および腫瘍特異免疫を形成する腸内微生物叢の結果が確認されていますが、メカニズムは研究されるままです。
免疫療法
免疫チェックポイント阻害剤(ICB)療法は、メラノマ、肺がん、腎細胞がん、頭頸部がん、頭頸部がんなどのさまざまな種類のがんに対して承認されるようになりました。 しかし、膵がんは免疫力が低下し、膵腫瘍の微分化が免疫力を抑制する環境を作ると考えられています。 そのため、現在、膵がん患者の免疫療法は認められていません。
がんと戦うのに役立つ食品がいくつかあります。 4〜4人で使うと、不思議な仕事ができます。 がんと戦う5つのスーパーフードについて読んで、健康な人生をあなたに与えてください。
パンクレタチでの生活 癌
膵がんは、他の多くのがんと比較して、膵がんの5年生存率しかありません。 病気が転移しているとき、ほとんどの人はステージIVと診断されるからです。
膵がんで生きることは、さまざまな人に異なることを意味します。 膵がんと診断された患者様、または病気のある方へのケアを受けている方でも、自分の生活に大きな影響を及ぼします。 介護者と患者が考慮に入れるべきことは次のとおりです。
感情の管理
がんの診断と実質的にも感情的にも対応しにくい場合があります。 悲しみなどのさまざまな感情に対処することができる、 お問い合わせ、または怒り、またはストレスレベルの管理。 以下の情報は、いくつかのヘルプを提供する場合があります。
治療に必要なすべての情報を取得する
大切な人との出会い
サポートグループに参加する
物理的な制限を理解する
緩和ケアを始め、他の症状から救済を受ける
金融費・育児・労働問題などの実務上の問題への対応
物理的な副作用を存続させる
身体の健康の変化は、がんの段階、治療の長さ、および患者の一般的な健康を含むいくつかの要因に依存します。 心に留めておくべきこと:
医師や医療チームに、気持ちについて定期的に話します
既存の副作用の任意の新しい副作用や変更について知っている
彼らは潜在的に悪化から任意の副作用を保つことができるので、副作用についてのヘルスケアチームをオンにします
副作用の追跡を続け、医療チームへの変更を簡単に説明
長期の副作用や治療の完了を生き残ることが重要であるので、遅い効果の治療を得る
がんケアのコストを監督
がん治療は高価です。 がんとその家族との人々に対するストレスと不安の源となるかもしれません。 治療費に加えて、多くの人が自分のケアに関連する追加の計画されていない費用を持っていることを見つけます。 治療を継続して多くの患者を止めることができます。 次のように管理できます。
治療の費用を理解する
患者とその家族が医療チームのメンバーと財務上の懸念について話し合うことを奨励
連邦医療法とどのように使用できるかを知る
治療、住居、旅行、その他がん関連費用の助けとなる組織のサポート
食事療法の焦点
膵臓の癌は、あなたの食生活や飲酒習慣、がんや治療のどの段階にも影響します。 食事療法の側面から考慮する必要があるものは次のとおりです。
一日中小食や軽食にこだわる
下痢の場合、シリアルやドライフルーツなどの非常に高い繊維食品を避ける
カロリー摂取量を高めるために食事の間に栄養補助食品をシッピング
血糖値を維持
酵素の補足を取ること
治療の準備
診断は患者を心配して圧倒することができますが、この間に患者が自分の身体的および精神的健康の制御でより多くのを感じるのを助けることができるものがあります。 以下が含まれます:
予防接種について(がん治療の準備が整う)
治療のために精神的かつ物理的に準備
適切な割合で食品の広い範囲を食べる
フォローアップケア
治療の完了後、医者は患者を密接に見たいと思う。 すべてのフォローアップ予定に行くことは非常に重要です。 これらの訪問は、がんや治療の副作用の兆候を調べるために試験やラボやイメージング試験から成ります。
一部の副作用は、長時間続くか、治療を終了してから数年経過しても現れない場合があります。 すべての膵がん生存者にとっては、がんが戻るか、新しい病気や第2のがんによって引き起こされる可能性があるため、医療チームが新しい症状や問題について知ってもらうことが重要です。
がんは、身体的に、精神的に人を排出することができます。 がんの知識と認識と周囲の神話は、タイムリーな診断と治療を可能にする必要があります。

